sicuramente non vi è nuovo questo termine, provate a leggere le indicazioni sul bugiardino di un antibiotico, quasi sicuramente trovate scritte queste indicazioni, ma scopriamo di cosa si tratta.
La tecnica di Gram
Questa tecnica deve il suo nome al proprio inventore, il medico danese Hans Christian Gram, che fu direttore della Clinica di Copenaghen nella seconda metà dell’Ottocento e la mise a punto nel 1884.
Con questa tecnica si possono riconoscere alcuni tipi di batteri da altri per classificarli.
In base alla diversa colorazione assunta, che dipende dalla loro permeabilità al colorante principale (il cristalvioletto, detto anche violetto di genziana). Tuttavia essa non è applicabile ad alcuni batteri, quali i bacilli acido resistenti (i Micobatteri necessitano infatti di una colorazione specifica) e risulta inoltre inefficace su funghi e lieviti.
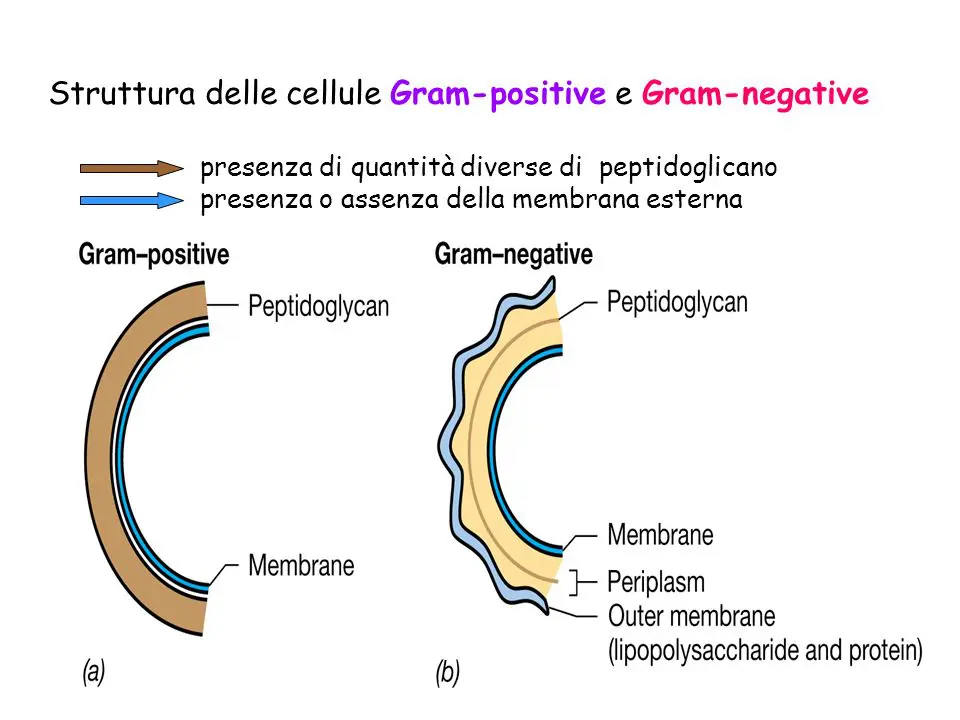
Batteri Gram positivi:
- La loro parete cellulare è molto spessa e composta per il 90% da peptidoglicano.
- Al microscopio ottico, i batteri Gram positivi appaiono di colore blu/viola
- Il peptidoglicano rappresenta anche la barriera più esterna della cellula.
- Questi batteri risultano viola dopo la colorazione
Risposta agli antibiotici: Solitamente sono più sensibili a una vasta gamma di antibiotici, come la penicillina, la vancomicina e la clindamicina

Batteri Gram negativi:
- La loro parete cellulare è sottile e il peptidoglicano ne rappresenta solo il 20%.
- Esternamente alla parete di peptidoglicano esiste una ulteriore membrana cellulare, simile per composizione a quella citoplasmatica.
- I batteri Gram negativi appaiono di colore rosa al microscopio ottico.
- La membrana esterna dei batteri Gram negativi è composta da fosfolipidi organizzati in un doppio strato, attrezzata con proteine transmembrana, lipoproteine e lipopolisaccaridi.
- I lipopolisaccaridi hanno un ruolo determinante nella risposta della cellula alla colorazione di Gram
Risposta agli antibiotici: A causa della loro struttura, e ad una membrana esterna sono generalmente più resistenti agli antibiotici